Ozonoterapia con procedura Ecoguidata Aperti su appuntamento nel nostro
studio di Parabiago
Copyright @2025 San Francesco Medical Group | All Rights Reserved | Requisiti e Condizioni d'Uso
L’ozonoterapia ecoguidata...consente di trattare i dolori con un utilizzo ridotto dei farmaci antidolorifici/anti-infiammatori, fino a poterne fare a meno.
Prenota comodamente da casa tua una seduta di ozonoterapia ecoguidata (previa prima visita neurochirurgica col dott. Licastro) senza inutili code nè attese al telefono.
I fatti
Consideriamo adesso solo una tra le sindrome dolorose più frequenti: la lombalgia.
Il mal di schiena è una delle principali cause di disabilità e riduzione della nostra qualità di vita, è associato con notevolissime limitazioni delle attività lavorative, ci toglie la voglia di stare piacevolmente insieme e partecipare alle attività sociali.
Non si può nemmeno avvicinarsi al problema, se non si assegna alla lombalgia una natura BioPsicoSociale.
Bio perché origina da cause organiche, Psico perché determina alterazioni della sfera psichica, Sociale perché intacca tutte le nostre relazioni.
Angstman e coautori (2013) hanno sottolineato come ”l’insorgenza di lombalgia determina un peggioramento di una sindrome depressiva".
Addirittura, l’insorgenza del primo episodio di lombalgia acuta, può, in casi frequenti, coincidere con il primo episodio manifesto di una insorgenza di una sindrome depressiva, a volte silente.
Del resto, il dolore in generale, peggiora la qualità di vita di tutti noi e in particolare, il precoce trattamento del dolore è associato con il miglioramento della depressione.

Circa un terzo degli episodi di mal di schiena acuti sono destinati a ripetersi, anche a breve termine o, ancora peggio, vanno incontro a una persistenza, fino a divenire lombalgia cronica.
Un recente lavoro di Pinheiro et al. (2015), consistito in una review di contributi della letteratura internazionale sull’argomento, ha messo il luce come la concomitante presenza di depressione peggiori e complichi il decorso del mal di schiena e come un approccio multimodale possa essere l’unico vincente.
Dai quaderni del nostro ministero della salute risulta che il mal di schiena colpisce almeno una volta nella vita circa l’80% della popolazione (secondo altre fonti più del 90%).
Rappresenta una delle principali cause di perdita delle giornate lavorative: si è calcolato che solo negli USA la lombalgia è responsabile della perdita di 100 milioni di giornate lavorative ogni anno.
È stato constatato che nel caso di primo episodio di lombalgia, le possibilità che il mal di schiena si ripeta varia dall’1.5% al 36% ogni anno.
Se si considera invece il dolore nella sua globalità, ovvero tutte le sindrome dolorose frequenti e meno frequenti che affliggono l’individuo, si arriva a una prevalenza fino al 60% per anno con un danno economico stimato del 3 % del prodotto interno di ogni singolo stato.
Da un punto di vista temporale il dolore si distingue in acuto e cronico.
Si definisce dolore cronico quello presente da ormai 3/6 mesi.
Facendo invece riferimento alle cause e ai meccanismi fisiopatologici che determinano la sintomatologia algica, il dolore si può distinguere in nocicettivo (somatico e viscerale) e neuropatico.
Il dolore nocicettivo è prevalentemente un dolore ad insorgenza acuta e causato dalla attivazione di recettori (nocicettori), presenti a livello somatico e viscerale.
Un esempio di dolore nocicettivo è quello che si verifica dopo un trauma. Il dolore neuropatico è tipicamente causato da una modificazione o da una alterazione nella trasmissione dell’impulso lungo le afferenze somatosensoriali. comprende sia il dolore dovuto a alterazioni della percezione sensitiva in conseguenza di un precedente danno ad un nervo (dolore da deafferentazione), ma anche quello dovuto ad una modificazione del tono simpatico (sistema nervoso autonomo), a nevralgia (Es. la nevralgia del trigemino)o neuropatia periferica.
La stessa noxa patogena può però determinare in un primo tempo un dolore nocicettivo e in un secondo tempo un dolore neuropatico (ad esempio l’ernia discale). Inoltre non è raro che la stessa patologia possa produrre contemporaneamente entrambi i tipi di dolore (si parla in questo caso di dolore misto nocicettivo/neuropatico).
Il mio punto di vista
Al di là dell’aspetto economico, la presenza del dolore implica dell’individuo un peggioramento evidente e per lo più inaccettabile della qualità della vita, fino al severa disabilità.
Ciò avviene sia nel caso il dolore sia dovuto a patologie acute e croniche ma con caratteristiche degenerative “benigne” (penso alle patologie della colonna vertebrale), sia nel caso il dolore si associ a patologie che già rischiano di compromettere anche la sopravvivenza della persona stessa (alludo alle patologie oncologiche e alle patologie neurologichedegenerative).
È altrettanto inammissibile però rassegnarsi al dolore e voler cercare di convivere. Al giorno d’oggi vi è una ampia varietà di terapie, capaci non solo di alleviare il dolore ma il più delle volte di sopprimerlo.
I miei punti di forza
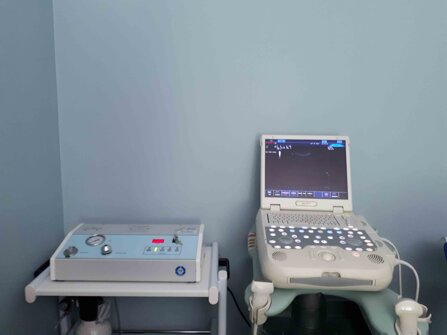
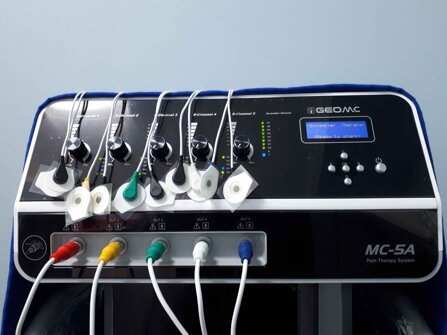
Avere la possibilità di poter adoperare due tra le moderne metodologie per il trattamento del dolore, mi consente di poter trattare con la maggiore efficacia possibile sia le patologie con dolore nocicettivo, che quelle con dolore neuropatico.
L’ozonoterapia ecoguidata trova indicazione nei casi di lombalgia acuta e nelle ernie discali di recente insorgenza. La scramblertherapy può è invece indicata nei casi di lombalgia cronica presente da mesi o anni, o nei casi di scoliosi degenerativa.
In alcuni pazienti ho trovato grande giovamento associare le due tecniche.
Sia l’ozonoterapia che la scramblertherapy hanno pochissime controindicazioni ed effetti collaterali.
Le metodiche consentono di trattare i dolori con un utilizzo ridotto dei farmaci antidolorifici/anti-infiammatori, fino a poter fare a meno.
Le cure richiedono più sedute durante la settimana, ma molto raramente durano più di un mese.
La mia professione di neurochirurgo e la mia attività presso l’ospedale di Legnano (dotato di alte specializzazioni) mi consente di effettuare una diagnosi differenziale tra le cause del dolore, richiedendo eventuali altri approfondimenti, il confronto con i miei colleghi della mia e delle altre discipline (utile in tutti i casi e indispensabile nei casi complessi) e di poter trattare il paziente, nel caso sia indicato, con l’intervento chirurgico.
Chi sono
Mi chiamo Giovanni Maria Licastro, sono neurochirurgo e lavoro all'ospedale di Legnano (MI) dal 1992 (parentesi di circa 2 anni presso l'Azienda Ospedaliera-Universitaria di Trieste).
Mi sono laureato in medicina e chirurgia all'Università di Messina e specializzato in neurochirurgia al Policlinico Umberto I di Roma.
Ho vissuto una esperienza lavorativa di circa due anni presso la Résidence du Parc a Marsiglia e diversi stages formativi all'estero.
i miei principali campi di interesse sono il trattamento (conservativo e chirurgico) delle patologie degenerative del rachide e il trattamento chirurgico dei tumori cerebrali mediante chirurgia assistita dal computer.
Sono socio SINCH (Società Italiana Neurochirurgia) e ANDAF (Associazione Nazionale Direttori Amministrativi e Finanziari) e sono iscritto all’Albo CTU del Tribunale di Busto Arsizio.